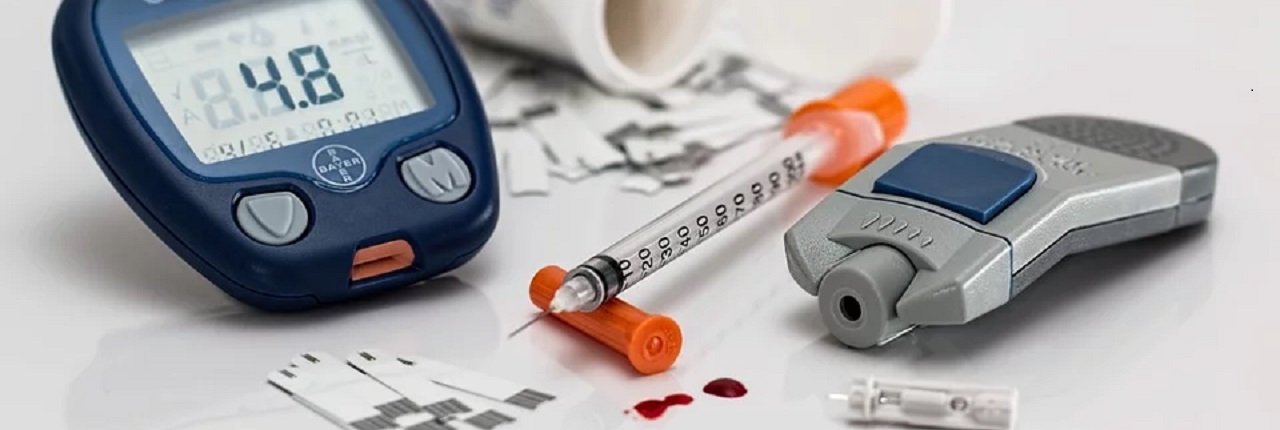
Diabetes mellitus
O que é a Diabetes?
A diabetes é um conjunto de sinais e sintomas relacionados com o aumento da taxa de glicose (açúcar) no sangue e que resulta de um mau funcionamento do pâncreas ou da resistência do corpo à ação da insulina.
Os valores de glicémia recomendados são:
| Em jejum | 1 a 2 horas após as refeições |
| menos de 115mg/dL | menos de 160mg/dL |
O que é a Insulina?
A insulina é uma hormona produzida pelas células beta do pâncreas e é responsável pela entrada dos nutrientes na célula, em especial da glicose.
Os vários tipos de Diabetes
DIABETES TIPO 1
É uma doença auto-imune que resulta na destruição das células beta do pâncreas. Desta forma o organismo deixa de produzir a insulina necessária para o metabolismo dos nutrientes. É o tipo de diabetes mais comum na infância, mas pode afetar também os adultos.
CAUSAS
Não existe uma explicação para o aparecimento da diabetes tipo 1. Algumas das teorias assentam na hipótese de uma infecção viral que desencadearia uma resposta auto-imune e lesionariam as células beta. Contudo isto ainda não está provado.
SINTOMAS
(Aparecem repentinamente)
- Aumento do apetite;
- Sede intensa;
- Aumento do volume de urina;
- Perda de peso;
- Perda progressiva de visão;
- Cansaço
- Debilidade;
- Náuseas;
- Vómitos;
- Infecções nos pés, pele, gengivas e aparelho urogenital.
DIABETES TIPO 2
A doença resulta de uma resistência do organismo à atuação da insulina. Como consequência gera-se um aumento da glicose no sangue ao qual o organismo reage com a produção de mais insulina.
Nos primeiros anos de desenvolvimento da doença existem valores de insulina no sangue superiores ao normal. Com o tempo o pâncreas esgota-se e deixa de produzir a insulina necessária para a absorção de glicose pelas células. É nesta altura que a doença se torna aparente.
CAUSAS
Este tipo de diabetes tem um importante fator genético. As pessoas que têm familiares portadores de diabetes tipo 2 são mais propensas a desenvolver a doença. Mas associada a este fator existem muitos outros, ligados sobretudo ao estilo de vida:
- Obesidade;
- Hipertensão;
- Colesterol elevado;
- Vida sedentária;
- Mulheres que desenvolveram diabetes gestacional durante a gravidez;
- Idade superior a 40 anos (embora seja cada vez mais comum em crianças devido aos maus hábitos alimentares e estilos de vida sedentários).
Uma alimentação saudável e a prática de exercícios físicos são as medidas mais eficazes para combater a tendência para a doença.
SINTOMAS
Os sintomas da diabetes tipo 2 não são tão típicos como os da diabetes tipo 1. Não é possível diagnosticar a doença através das suas manifestações.
- Urina muito escura ou com odor diferente;
- Irritabilidade;
- Aumento do apetite;
- Feridas que demoram a cicatrizar;
- Cansaço;
- Debilidade;
- Infecções nas gengivas;
- Inflamações genitais (vulvovaginite e balanite).
Avalie qual o risco de vir a desenvolver diabetes tipo 2
Resultados:
Menos de 7 - Risco baixo (1 em 100);
Entre 7 e 11 - Risco ligeiro (1 em 25);
Entre 12 e 14 - Risco moderado (1 em 6);
Entre 15 e 20 - Risco alto (1 em 3);
Mais de 20 - Risco muito alto (1 em 2).
DIABETES GESTACIONAL
Desenvolve-se durante a gravidez como consequência das alterações hormonais que se verificam.
OUTRAS DIABETES
Com origens diversas, mas específicos:
- Distúrbios do pâncreas;
- Síndromes metabólicos;
- Cancro;
- Uso de corticóides.
Insulina
Há alguns anos a insulina era extraída de bovinos e suínos, mas atualmente é obtida por engenharia genética a partir da bactéria Escherichia coli ou de um fungo Saccharamyces cerevisae. A informação genética para a produção de insulina humana é colocada no microorganismo e ele passa a produzir a insulina idêntica à humana.
Nos casos em que a diabetes é insulinodependente há necessidade de administração de insulina para simular a produção de insulina do organismo. Dependendo da hora do dia, da alimentação ou atividade física existem diferentes tipos de insulina para cada ocasião.
- Insulinas de ação rápida: são aplicadas meia hora antes da refeição.
- Insulinas de ação ultra-rápida :são aplicadas no momento em que começa a comer.
- Insulinas de ação média :são aplicadas duas a três vezes ao dia para manutenção dos níveis de glicose estáveis
- Insulinas de ação prolongada : apenas uma aplicação diária pode ser suficiente para obter o nível basal adequado da hormona.
As insulinas de ação rápida são límpidas e cristalinas, enquanto as de ação lenta têm aspecto leitoso. Isto deve-se à modificação química que teve que ser feita para retardar a sua absorção.
A administração da insulina
A administração da insulina é feita por via injetável. No entanto, existem já alternativas orais ou por inalação em fase de pesquisa.
A aplicação por via injetável é feita por via subcutânea, através de seringas ou canetas de insulina. Raramente é necessário fazer por via intramuscular ou endovenosa.
A aplicação através de canetas de insulina é a mais prática e simples, especialmente para crianças, evitando o manuseamento de seringas. A caneta permite regular a dose a administrar e uma vez carregada é só carregar no botão para injetar a insulina na pele.
O local de aplicação não deverá ser sempre o mesmo e dependendo da rapidez de absorção que se pretende poderá ser aplicado no:
| Abdómen (à volta do umbigo) | Absorção muito rápida | |
| Bíceps | ||
| Pernas | ||
| Glúteos (nádegas) | Absorção mais lenta |
No início do tratamento o doente recebe um esquema de administração padronizado. Ao mesmo tempo o doente tem que fazer várias determinações da glicémia ao longo do dia. Com base nesses valores o médico estabelece um padrão de aplicação ajustado ao doente.
Ao mesmo tempo o doente é instruído no sentido de ser ele próprio a controlar a quantidade de insulina necessária, dependendo da alimentação e do exercício físico. Para evitar episódios de hiperglicemia ou hipoglicemia é necessário ajustar, respectivamente, a dose de insulina quando vai fazer uma refeição farta ou ingerir açucares antes de exercício físico, por exemplo.
Complicações da Diabetes
Os valores de glicose não controlados podem originar, a longo prazo, inúmeras complicações como: hipertensão, cegueira, retinopatias, diminuição da sensibilidade dos membros inferiores, disfunções sexuais, doenças cardiovasculares, doenças renais, etc.
Para conseguir controlar a diabetes é necessário manter a glicemia dentro dos valores recomendados, assim como controlar o peso, a pressão arterial, o colesterol e triglicéridos.
O que fazer?
1. Ter uma alimentação saudável:
- Comer várias vezes ao dia (pelo menos 6);
- Ingerir legumes e hortaliças a todas as refeições;
- Iniciar as principais refeições com sopa de legumes;
- Retirar a gordura visível da carne;
- Usar manteiga e outras gorduras em pequena quantidade;
- Evitar salgados, conservas e enchidos;
- Preferir os cozidos grelhados e estufados;
- Evitar os alimentos pré-confeccionados;
- Beber 1,5 L de água por dia;
- Evitar os doces e refrigerantes;
- Evitar bebidas alcoólicas.
2. Fazer exercício físico regularmente. O exercício não deverá ser violento, pois estes consomem mais energia, levando rapidamente a uma hipoglicémia.
3. Tomar a medicação regularmente de acordo com as instruções médicas.
4. Vigiar regularmente o peso, a glicémia, a pressão arterial, o colesterol e os triglicéridos.
5. Não fumar.
Nutrição na Diabetes
A alimentação é muito importante no tratamento global da diabetes, sendo um aspecto a ter em conta quando se pretende alcançar benefícios clínicos como:
Bom controlo da glicémia;
Prevenção de complicações da Diabetes;
Controlo da tensão arterial;
Controlo da hiperlipidémia (triglicéridos e colesterol);
Prevenção da mal nutrição;
Manutenção da qualidade de vida.
A quantidade e a qualidade dos alimentos ingeridos devem ser controlados de modo a otimizar os níveis de glucose no sangue, tanto a curto como a longo prazo.
As recomendações nutricionais para os doentes diabéticos sofreram grandes alterações desde o início do séc. XX. No início eram recomendados elevados valores de lípidos. A partir de 1986 foram sofrendo reduções e agora dá-se maior importância à qualidade dos lípidos do que à quantidade. Os ácidos gordos monoinsaturados passaram a ser considerados os lípidos de melhor qualidade.
A quantidade de glícidos e de ácidos gordos monoinsaturados ingeridos deve estar entre 60 a 70% do total.
A quantidade recomendada de proteínas ingeridas não sofreu grandes variações ao longo dos tempos e situa-se entre 15 a 20% do total dos alimentos.
Em 1994 incluiu-se, pela primeira vez, as recomendações de fibra na alimentação, que se situam entre 20 a 35g diários.
Os números em Portugal
9,6% dos portugueses tem diabetes. Acima da média da União Europeia.
13% é a prevalência da doença entre os 20 e 79 anos nos portugueses.
25% dos portugueses entre os 60 e os 79 anos sofre de diabetes.
44% dos doentes ainda não sabe que tem a doença.